Sperm hücresi baş, boyun ve kuyruk şeklinde 3 temel bölümden oluşmaktadır. Baş kısmı spermin genetik materyalini (DNA) ve başın yumurta içerisine girmesini sağlayan enzimleri taşıyan akrozom kısmını içerirken, boyun kısmında kuyruk hareketi ...
Ağustos 2013
Sperm hücresi baş, boyun ve kuyruk şeklinde 3 temel bölümden oluşmaktadır. Baş kısmı spermin genetik materyalini (DNA) ve başın yumurta içerisine girmesini sağlayan enzimleri taşıyan akrozom kısmını içerirken, boyun kısmında kuyruk hareketi için ihtiyaç duyulan enerjiyi sağlayan mitokondriler bulunmaktadır. Kuyruk ise spermin hareketini sağlayan temel kısımdır.
Sperm hücresinin doğal yoldan dölleme (fertilizasyon) işlemini başarabilmesi için yumurtaya ulaşabilecek seviyede hareketli olması gerekmektedir. Bu nedenle semen örneğindeki hareketlilik oranıyla doğal gebelik şansı arasında direkt ilişki vardır.
Spermin hareketinin sağlanmasında dört bölümden oluşan kuyruk yapısı son derece önemli rol oynar.
Spermler testiste üretildikleri yer olan tübül yapıları içerisinde iken fizyolojik olarak hareketsizdirler. Bu durum spermlerin henüz gelişimlerini tamamlanmamış olması veya testis içi yapılar ile olan sıkı bağlantılarından kaynaklanır. Spermler testiste gelişimlerini tamamladıktan sonra meni ile dışarı atılıncaya kadar depolanmak üzere epididim adı verilen sperm iletim kanalına geçerler. Spermlerin ileri doğru hızlı hareketleri ilk olarak epididimin gövde bölgesinde izlenmeye başlanır ve kuyruk olarak adlandırılan epididimin son bölümünde hareketli sperm oranı %50’nin üzerine çıkar.
Dünya Sağlık Örgütü(WHO) 2010 kılavuzuna göre a (+4) ve b (+3) hareketli, yani ileri doğru (progressive) hareketli sperm oranının %32’den az olduğu durumlar sperm hareket bozukluğu (astenozoospermi) olarak tanımlanır. Fertil erkeklerde astenozoospermi gözlenme oranı %12 iken, infertil erkeklerde bu oran %50 civarında saptanmıştır. Semen analizinde hiç hareketli sperm izlenmeyen olgular “total immotil sperm” olarak tanımlanır. “Nekrozoospermi” ise %0,2-0,5 oranında nadir izlenilen bir durumdur ve hareketsiz gözlenen tüm spermlerin cansız olduğu durumu ifade eder.
Kuyruk bozuklukları sperm hareket bozukluklarının en önemli nedenlerindendir. İki türlü sperm kuyruk sorunu tanımlanmıştır: Spesifik olmayan kuyruk anomalileri (doğum sonrası oluşan) ve genetik kaynaklı spesifik bozukluklar (doğuştan mevcut olan). Spesifik olmayan kuyruk bozukluklarına yol açtığı belirlenmiş etkenler şunlardır:
Bu hastalarda dikkatli öykü alınması ve yapılan muayene ile birlikte altta yatan neden saptanır ve düzeltilirse hareket bozukluğu da ortadan kalkar. Ancak, tedaviye yanıt vermeyen olgularda yardımcı üreme tekniklerine başvurulması gerekebilmektedir.
Doğuştan olan nedenler spesifik kuyruk bozukluklarına neden olur ve sperm kuyruğunun yapısal bozukluklarını içerir. Spermin kuyruk yapısı başta solunum sistemi olmak üzere diğer organ sistemlerini örten diğer tüysü hücreler(cilia) ile aynı özellikleri taşır. Bu nedenle sperm hareket bozuklukları sıklıkla üst solunum yolu hastalıkları ile birliktelik göstermektedir. Sık sinüzit atakları ve/veya trakeobronşit öyküsü olan infertil erkeklerde sperm hareket bozukluğu sıklıkla izlenmekte veya sperm hareket bozukluğu olan erkeklerin geçmişinde sık akciğer enfeksiyonu varlığı saptanmaktadır.
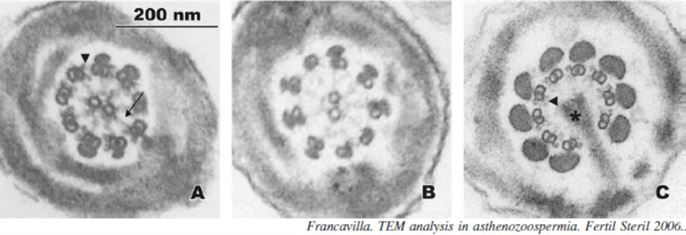
Doğuştan kaynaklanan sperm hareket bozukluklarından biri Primer Siliyer Diskinezi (PCD)dir. Bu olgularda kuyruk hareketinin temelini oluşturan ortadaki iki çift mikrotubül yapısı yoktur; sadece dışarıdaki 9 mikrotubül vardır. Semen analizinde sperm sayısı çoğunlukla normal olmakla birlikte ciddi şekilsel bozukluklar da eşlik eder.
 |
Sperm hareket bozukluğu olan olguların değerlendirilmesinde ve tedavisinde aşağıda belirtilen aşamalara dikkat edilmelidir:
Sperm hücresinin hareketlilik oranı ile doğal gebelik şansı arasındaki doğru orantılı ilişki bilinmesine rağmen, mikroenjeksiyon(ICSI) yönteminin tanımlanmasından sonra hareketlilik oranı yeterli olmayan vakalarda da yardımcı üreme teknikleri ile gebelik elde edilmeye başlanmıştır. Bu yöntem ile sperm örneği içerisindeki en hareketli ve morfolojik olarak en düzgün spermler seçilerek yumurta içerisine enjekte edilmekte, böylece hareketlilik oranı fertilizasyon açısından bir engel teşkil etmemektedir.
Mikroenjeksiyon amacıyla kullanılacak spermin canlılığını tanımlamak için kullanılan en önemli parametre hareketliliktir. Ciddi seviyede sperm hareket bozukluğu tespit edilen vakalarda ise bu amaçla hareketliliği arttırıcı etkisi bulunan kimyasalların (Teofilin) kullanımı gerekli olabilmektedir. Teofilin, sperm kuyruğunda hareketliliği engelleyen ciddi bir yapısal bozukluk bulunmayan durumlarda, spermin enerji üretim mekanizmasını aktive ederek hareketlilik sağlamaktadır ve bu amaçla kullanılan ajanlar içerisinde en güvenli olanıdır. Bu sayede daha fazla sayıda hareketli sperm arasından, morfolojik özellikleri de gözönünde bulundurarak, seçim yapma şansı elde edilmektedir. Hiçbir şekilde hareketlilik elde edilemeyen vakalarda HOS testi ya da sperm kuyruğuna lazer atışı ile sperm canlılığının tespiti bu alanda kullanılan indirekt alternatif yöntemlerdir. Hareketlilik problemiyle birlikte morfolojik bozukluklarında yoğun gözlenmesi halinde, spermlerin yüksek büyütme kapasitesine (8050 kez) sahip mikroskoplarla seçilmesi (IMSI yöntemi) başarı şansına olumlu katkıda bulunmaktadır.
Kuyruğa ait morfolojik problemlerin en şiddetlisi Fibröz Kılıf Displazisi olarak tanımlanan yapısal bozukluktur. Bu bozuklukta mikrotübül yapı bozukluklarına ek olarak kuyruğu saran fibröz kılıf yapısında da ciddi bozukluklar gözlenmektedir Şekil ?. “Tail-stump” olarak adlandırılan, küt ve kalın kuyruk yapısı bu bozukluğun en ciddi örneklerindendir.
 |
 |
|
| Tail-stump spermler | ||
Özellikle Nekrozoospermi vakaları ya da canlılık oranının düşük gözlendiği ve tekrarlayan başarısızlıkları olan vakalar için testisten sperm elde etme yöntemleri de (TESA ya da mikrocerrahi TESE) alternatif bir yaklaşım olarak değerlendirilmelidir. Bu şekilde elde edilen spermlerde canlılık oranının %50-80 civarında olması beklenmektedir. Ayrıca bu spermler ejakulat spermlerinde olduğu gibi, epididimde yüksek miktarda cansız spermle birlikte beklemekten kaynaklanan artmış oksidatif strese maruz kalmamış olmaları nedeniyle DNA bütünlüğü bakımından da daha sağlamdırlar.
Yardımcı üreme teknikleri, semen analizinde sperm hareket bozukluğu saptanmış vakalarda uygulanacak nihai çözüm olarak öne çıkmaktadır. Bu kapsamda, uzman bir ekip tarafından doğru yaklaşım ve uygun yöntemlerin seçimi ile uygulanacak tedavi, doğal yoldan gebelik şansı çok düşük olan bu tarz vakalarda gebelik şansını önemli ölçüde arttıracaktır.